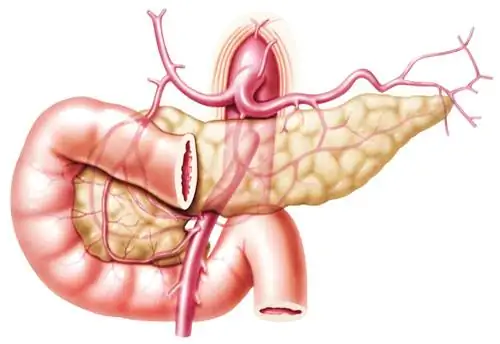
Первичный склерозирующий холангит (ПСХ) – хроническое заболевание неизвестной этиологии, приводящее к застою желчи. Каковы симптомы первичного склерозирующего холангита и как его лечить?
Первичный склерозирующий холангит (Cholangitis Scleroticans Primaria, PSC) - хроническое заболевание неизвестной этиологии. Считается, что это вызвано иммунным механизмом.
Заболеваемость ПСХ составляет приблизительно от 1 до 5 на 100 000 человек в год, чаще встречается у мужчин, чем у женщин, с пиком заболеваемости в возрасте от 30 до 50 лет
На это может указывать ассоциация ПСХ с язвенным колитом, наличие некоторых аллелей системы HLA-DR и антинейтрофильных цитоплазматических антител перинуклеарной локализации (p-ANCA). Первичный склерозирующий холангит характеризуется прогрессирующим фиброзом и деструкцией внепеченочных и внутрипеченочных желчных протоков различной величины, что приводит к чередованию их сужения и дилатации, в результате чего возникает холестаз.
Первичный склерозирующий холангит: симптомы
Начало заболевания обычно бессимптомное, а его диагноз ставится случайно, на основании лабораторных исследований – в данном случае хронически повышенного уровня щелочной фосфатазы и ГГТП. Некоторые пациенты могут испытывать внезапное появление симптомов. Они связаны с развитием острого холангита, вызванного инфекцией, который является осложнением бессимптомного предшествующего холангита. Затем больные жалуются на лихорадку, болезненность в правом верхнем квадранте живота, а иногда и на желтуху.
В поздней стадии заболевания появляется чувство прогрессирующей усталости, кожный зуд, хроническая желтуха, нехарактерные боли в эпигастрии или похудание. Прогрессирующее поражение желчных протоков в результате воспалительного процесса приводит к развитию цирроза печени. В терминальной стадии заболевания может иметь место внутриэпителиальный канцерогенез желчных протоков, который предшествует развитию карциномы из эпителия желчных протоков. Риск развития этого рака составляет 10-15%, а среднее время от постановки диагноза до малигнизации составляет 5 лет.
Особенно важно, что почти у 3/4 больных язвенный колит, а другие сопутствующие заболевания могут включать забрюшинный фиброз, синдромы иммунодефицита и панкреатит.
Диагноз ПСХ основывается на клинических, визуализирующих и лабораторных исследованиях
ПСХ: диагностика и дифференциация
В первую очередь предлагается провести ультразвуковое исследование печени, которое используется для дифференциации вида желтухи и определения ее анатомической основы. При осмотре обнаруживаются расширенные и/или нерасширенные желчные протоки, преимущественно внутрипеченочные с утолщенными стенками.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) или магнитно-резонансная холангиопанкреатография (МРХПГ) может быть диагностирована при чередующемся сужении и расширении желчных протоков. МРХПГ может дополнительно показать утолщение стенок желчных протоков. Оба исследования позволяют дифференцировать изменения течения стенозирующего холангита - кисты желчевыводящих путей. Чаще всего это кисты общего желчного протока или болезнь Кароле, т. е. сегментарные расширения желчных протоков (так называемые псевдокисты), нередко заполненные желчными отложениями. В лабораторных исследованиях характерно повышение активности ГГТП и щелочной фосфатазы. У большинства пациентов также можно обнаружить наличие антинейтрофильных цитоплазматических АНЦА-антител, проявляющих перинуклеарную (р-АНЦА) или атипичную (х-АНЦА) флуоресценцию желчных протоков, портальную воспалительную инфильтрацию и пролиферацию желчных протоков.
ПСХ: лечение и прогноз
Имейте в виду, что медикаментозное лечение ПСХ обычно неудовлетворительно. Применение урсодезоксихолевой кислоты способствует улучшению клинического состояния больного и нормализации лабораторных показателей холестаза. Также снижает риск развития рака из эпителия желчных протоков. При инфицировании желчных протоков применяют антибиотики.
Билиарные стриктуры иногда можно лечить с помощью хирургического шунтирования или эндоскопического стентирования. Однако следует иметь в виду, что такие процедуры могут ограничивать успех трансплантации печени, которая является единственным методом лечения. Средняя продолжительность жизни пациента, не перенесшего трансплантацию печени, составляет около 10-20 лет.