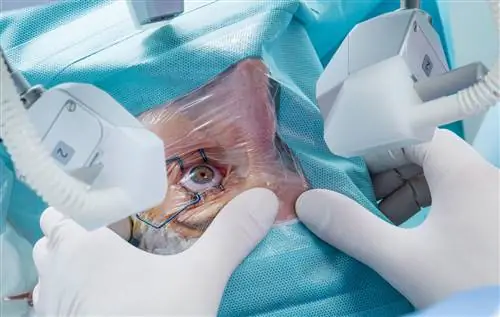
Лазерная иридотомия - базовая процедура в лечении глаукомы. Пациент должен иметь соответствующую квалификацию для проведения такой процедуры, что возможно только после тщательного и всестороннего обследования у специалиста. Каковы показания и противопоказания к лазерной иридотомии? Как выполняется эта процедура?
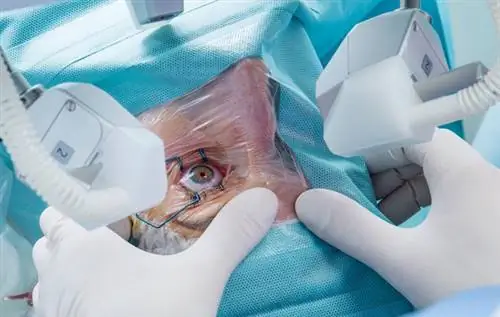
Лазерная иридотомия предназначена для расширения угла и обеспечения доступа водянистой влаги к трабекулам и дальнейшим выводным путям из глаза. Показанием к этой процедуре является первичная закрытоугольная глаукома или узкий угол передней камеры с высоким риском закрытия, подтвержденным офтальмологическим обследованием. Лазерная иридотомия также выполняется в некоторых случаях пигментной глаукомы, когда угол открыт, но целью процедуры является уплощение основания радужной оболочки и уменьшение ее контакта с цилиарным кольцом, что уменьшает количество высыпающегося пигмента. Противопоказаниями к лазерной иридотомии являются отсутствие доступа к передней камере из-за помутнения роговицы или высокая степень обмеления передней камеры, что может затруднить техническое выполнение процедуры. Однако эти трудности необходимо рассматривать индивидуально применительно к конкретному пациенту, поскольку иногда, несмотря на возникновение таких трудностей, выполнение иридотомии является лучшим методом лечения, например, в случае острого закрытия угла передней камеры выполнение этой процедуры может остановить приступ глаукомы и защитить зрительный нерв от повреждения.
Что такое лазерная иридотомия?
Лазерная иридотомия безболезненна, но требует специальной контактной линзы со специальным гелем. Перед процедурой врач сужает зрачок 2% пилокарпином в виде капель и вводит местную анестезию, также в виде глазных капель. В качестве профилактики повышения внутриглазного давления следует вводить 1% апраклонидин за час до процедуры, а также сразу после процедуры. Перед процедурой также рекомендуется перорально ввести 500 мг ацетазоламида. Процедура заключается в проделывании лазерным лучом небольшого отверстия по периферии радужной оболочки, обычно в ее верхних квадрантах, под веком. Благодаря этому отверстие незаметно и не вызывает нарушений зрения. Целью процедуры является получение отверстия, покрывающего всю толщину радужной оболочки, с диаметром, достаточным для разблокировки зрачка. Предполагается, что перфорация радужной оболочки возникает при затекании пигмента в смеси с водянистой влагой в переднюю камеру и втягивании радужной оболочки, что вызывает углубление передней камеры на ее периферии. Перед процедурой пациент должен быть проинформирован о возможных побочных эффектах и осложнениях процедуры и должен дать письменное согласие на эту процедуру и подтвердить, что он осознает риски, которые она влечет за собой.
Глаукома - как распознать?
Возможные осложнения и последующее наблюдение
Наиболее частыми осложнениями после лазерной иридотомии являются кровотечение из радужной оболочки во время процедуры, временное повышение внутриглазного давления после процедуры, воспаление внутри глазного яблока, которое может привести к задним спайкам, повреждение эпителия роговицы. К редким осложнениям относятся повреждение эндотелия роговицы, помутнение хрусталика, макулярный отек.
Пациент должен быть осмотрен через три часа после процедуры, а затем в первый и второй день. Необходимо оценить проходимость иридотомии, так как при ее отсутствии процедура не эффективна. Отличным методом визуализации иридотомии и ее проходимости является оптическая когерентная лазерная томография переднего отрезка - АС-ОКТ или ультрабиомикроскопия УБМ. Также важно оценить степень раскрытия угла после процедуры. В настоящее время каждому пациенту после лазерной иридотомии необходимо пройти диагностические исследования, подтверждающие эффективность процедуры.
Глаукому лечат различными методами - их выбор зависит от стадии заболевания - от наименее инвазивных - капель - до оперативного лечения. Какой метод лечения глаукомы дает наилучшие результаты? Когда мы используем нехирургическое лечение и когда необходимо хирургическое вмешательство? Наш эксперт, проф. Ивона Грабска-Либерек, заведующая офтальмологическим отделением В. Орловский в Варшаве.